Xpert HBV VL: Inovasi Pemantauan DNA HBV yang Lebih Efektif
Hepatitis B
Hepatitis merupakan kondisi peradangan hati yang dapat disebabkan oleh berbagai faktor, salah satunya adalah infeksi virus. Hepatitis B virus (HBV) dan hepatitis C virus (HCV) merupakan penyebab utama di balik krisis kesehatan global ini. Prevalensi infeksi hepatitis B dan C kronis menghadirkan masalah kesehatan masyarakat yang signifikan karena infeksi ini dapat menyebabkan komplikasi parah seperti kegagalan fungsi hati, kanker hati, dan bahkan kematian.[1]
Baca Juga: Hepatitis B: Kenali Penyakitnya & Cegah Penularannya
Pentingnya Pengukuran DNA HBV Dalam Pemantauan Pengobatan Hepatitis B
Pemeriksaan viral load HBV DNA mengalami kemajuan dengan cepat, Teknologi terbaru pemeriksaan viral load HBV DNA sudah dapat menggunakan mesin TCM, dimana saat ini sudah tersedia di fasilitas pelayanan kesehatan.[2]
Untuk meningkatkan akses layanan pemeriksaan viral load HBV DNA maka perlu dilakukan perluasan layanan secara bertahap yang dapat dilakukan di puskesmas maupun rumah sakit yang tersedia mesin TCM untuk mempercepat dan mendekatkan akses pemeriksaan tersebut. Perluasan layanan pemeriksaan HBV DNA dilakukan secara bertahap sejalan dengan perluasan layanan pengobatan hepatitis C dengan DAA.[2]
Pengukuran nilai DNA HBV adalah cara yang sangat efektif untuk menilai tingkat keparahan hepatitis B dan risiko kesehatan yang terkait.[3, 4]
Menurut studi REVEAL yang melibatkan lebih dari 3.000 peserta, kadar DNA HBV basal ditemukan sebagai prediktor kegagalan fungsi hati kegagalan fungsi hati dan kanker hati yang paling dapat diandalkan pada pasien dengan hasil pemeriksaan serologi HBeAg positif dan negatif.[3]
Semakin tinggi kadar DNA HBV, semakin tinggi risiko terkena komplikasi. Pasien dengan kadar DNA HBV mulai dari 300-1000 kopi/mL menghadapi risiko 1,4 kali lebih tinggi mengalami kegagalan fungsi hati selama periode 11,4 tahun dibandingkan dengan pasien dengan DNA HBV yang tidak terdeteksi.[4]
Selain itu, pasien dengan kadar DNA HBV antara 103 -104 kopi/ mL memiliki risiko relatif 2,4 kali lebih tinggi untuk terkena komplikasi, sedangkan mereka dengan kadar DNA HBV antara 104 -105 kopi/ mL menghadapi risiko relatif 5,4 kali lebih tinggi terkena komplikasi. Untuk pasien dengan kadar DNA HBV melebihi 105 kopi/mL, risiko relatif terkena komplikasi meningkat menjadi 6,7 kali lebih tinggi.[5]
Lebih lanjut, pasien dengan kadar DNA HBV melebihi 104 kopi/mL ditemukan memiliki risiko 3-15 kali lipat lebih tinggi terkena kanker hati dibandingkan dengan mereka yang memiliki kadar DNA HBV di bawah 104 kopian/mL. Temuan ini menyoroti pentingnya mengukur kadar DNA HBV untuk menentukan kebutuhan inisiasi terapi dan menilai efektivitasnya.[6]
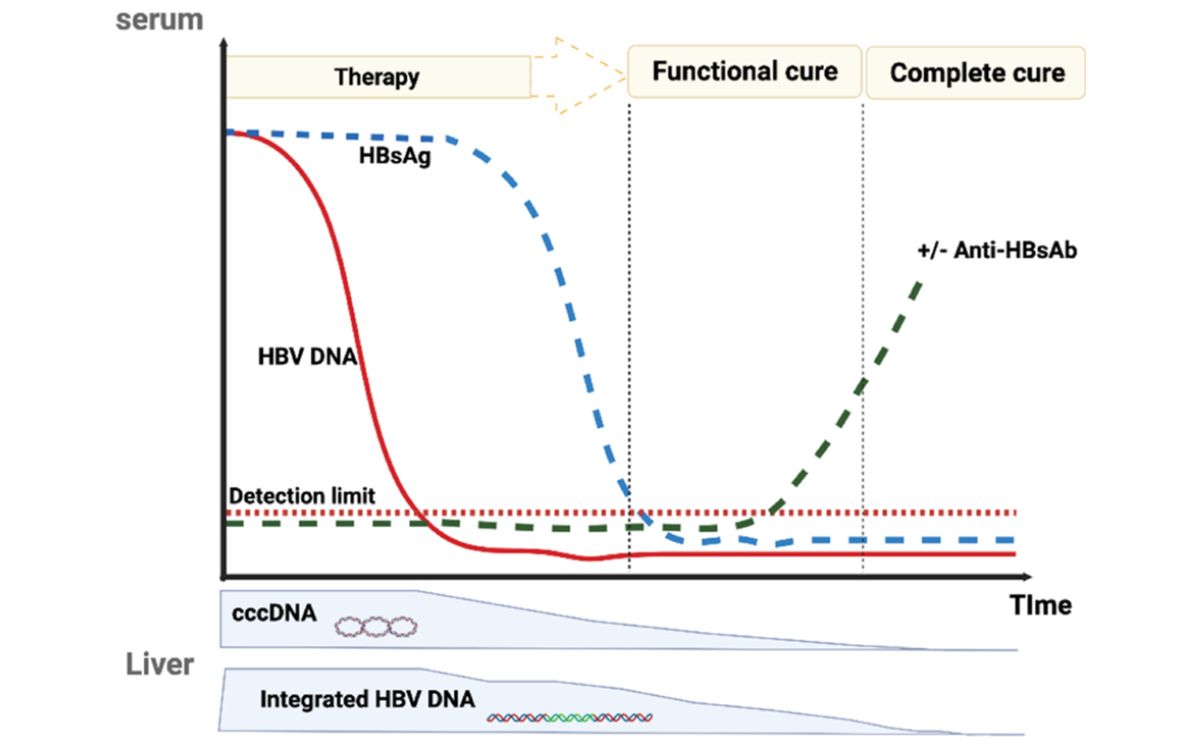
SVR atau respon virologi berkelanjutan dalam konteks Hepatitis B mengacu ke jumlah DNA HBV <2000 IU/mL setidaknya 12 bulan setelah terapi berakhir. Hal ini cukup rumit karena Hepatitis B seringkali menjadi infeksi kronis yang dapat bertahan dalam hati untuk waktu yang lama.[7, 8]
Dalam kasus Hepatitis B, istilah yang lebih umum digunakan adalah “serokonversi e-antigen” atau “serokonversi DNA HBV,” yang menunjukkan perubahan dalam status virus di dalam tubuh. Meskipun serokonversi ini tidak selalu berarti kesembuhan total, hal tersebut dapat menunjukkan pengendalian infeksi dan penurunan risiko perkembangan penyakit hati yang lebih lanjut.[7, 8]
Dengan melakukan pemeriksaan rutin, penyedia layanan kesehatan dapat menentukan apakah jumlah virus atau viral load telah menurun secara signifikan atau bahkan jika tidak terdeteksi. Proses pemantauan komprehensif ini memainkan peran penting dalam mengevaluasi apakah pengobatan yang diberikan berhasil mengontrol perkembangan virus di dalam tubuh pasien.[9]
Selain itu, ini memfasilitasi identifikasi dini komplikasi potensial, memungkinkan profesional kesehatan untuk dengan cepat menerapkan tindakan pencegahan atau perawatan lanjutan. Perlu dicatat bahwa beberapa pasien mungkin tidak merespon dengan baik terhadap rejimen pengobatan awal, dan di sinilah pemantauan rutin menjadi lebih vital.[9]
Melalui evaluasi berkelanjutan, dokter dapat mengukur respons pasien terhadap pengobatan dan membuat penyesuaian yang diperlukan untuk rejimen. Penyesuaian ini mungkin melibatkan perubahan dosis, memasukkan obat tambahan, atau bahkan mengganti seluruh rejimen pengobatan, tergantung pada kondisi spesifik pasien.[9]
Penting untuk disoroti bahwa pasien yang menerima pengobatan yang efektif mengalami tingkat keberhasilan yang lebih tinggi dalam menekan penularan virus ke orang lain. Dengan rajin memantau dan mengelola infeksi secara efektif, profesional kesehatan secara signifikan mengurangi risiko penularan virus ke individu yang dekat dengan pasien.[9]
Pedoman dan Konsensus Dalam Pemantauan Pengobatan Hepatitis
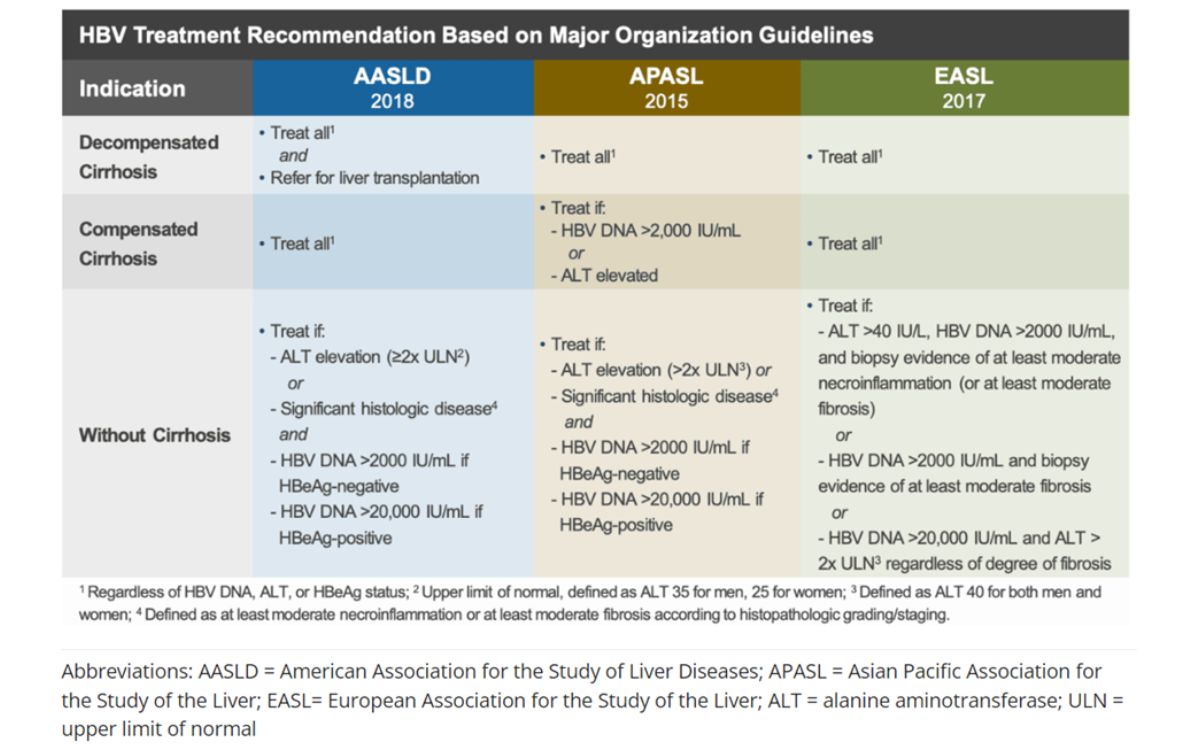
Pedoman atau panduan praktik klinis saat ini dari American Association for the Study of Liver Diseases (AASLD), European Association for the Study of the Liver (EASL), and Asian-Pacific Association for the Study of the Liver (APASL), Korean Association for the Study of the Liver (KASL), dan pedoman nasional pelayanan kedokteran tata laksana hepatitis B Indonesia masing – masing menawarkan beberapa rekomendasi dalam memulai terapi dan target kesembuhan pasien.[9, 10]
Replikasi HBV tinggi pada fase aktif terkait dengan peningkatan risiko kerusakan hati dan komplikasi yang terkait dengan hati. Risiko dapat dikurangi secara efisien dengan terapi antivirus menggunakan interferon atau antiviral yang menekan replikasi HBV.[9]
Replikasi HBV tinggi pada fase aktif terkait dengan peningkatan risiko kerusakan hati dan komplikasi yang terkait dengan hati. Risiko dapat dikurangi secara efisien dengan terapi antivirus menggunakan interferon atau antiviral yang menekan replikasi HBV.[9]
Menurut beberapa pedoman, dianjurkan untuk memulai pengobatan dengan antivirus sebelum peradangan pada hati berkembang. Namun, bahkan dengan pengobatan jangka panjang, tidak mungkin untuk sepenuhnya menghilangkan virus hepatitis B dengan DNA yang memiliki struktur melingkar dan ikatan kovalen yang kuat dari dalam tubuh.[9]
Di Indonesia, untuk menentukan waktu yang tepat untuk memulai pengobatan antivirus, faktor-faktor seperti tingkat replikasi HBV yang diukur dengan DNA HBV, tingkat cedera hati yang diukur dengan ALT atau biopsi hati dan tahap peradangan hati yang dievaluasi dengan metode noninvasif atau dengan biopsi hati harus diperhitungkan.[9]
Selain itu, usia, penyakit penyerta, dan riwayat keluarga kanker hati atau kegagalan fungsi hatikegagalan fungsi hati dapat memberikan informasi yang berguna dalam memutuskan kapan harus memulai pengobatan.[9]
Di Indonesia, Indikasi pengobatan pada pasien HBeAg positif adalah sebagai berikut:[9]
- Jika kadar DNA HBV lebih besar dari 2 x 104 IU/mL dan tingkat ALT lebih tinggi dari 2 kali batas atas nilai normal/ULN, observasi dapat dilakukan untuk jangka waktu 3 bulan jika tidak ada risiko kondisi dekompensasi. Jika tidak ada serokonversi selama waktu ini, terapi dapat dimulai.
- Jika tingkat DNA HBV lebih besar dari 2 x 104 IU/mL dan tingkat ALT berada dalam kisaran normal atau 1-2 kali batas atas nilai normal/ULN, observasi harus dilakukan setiap 3 bulan. Terapi dapat dimulai jika ada temuan inflamasi sedang hingga berat atau fibrosis yang signifikan.
- Jika tingkat DNA HBV kurang dari 2 x 104 IU/mL dan tingkat ALT adalah nilai berapa pun, pengamatan harus dilakukan setiap 3 bulan. Terapi harus dimulai jika ada peradangan sedang hingga berat atau fibrosis signifikan, dan penyebab lain harus dikecualikan jika ditemukan peningkatan kadar ALT.
Sementara, indikasi pengobatan pada pasien HBeAg negatif adalah sebagai berikut:[9]
- Jika kadar DNA HBV lebih besar dari 2 x 103 IU/mL dan tingkat ALT lebih tinggi dari 2x batas atas nilai normal/ULN, pengamatan dapat dilakukan untuk jangka waktu 3 bulan jika tidak ada risiko dekompensasi. Jika tidak terjadi serokonversi selama waktu ini, terapi dapat dimulai.
- Jika kadar DNA HBV lebih besar dari 2 x 103 IU/mL tetapi kadar ALT normal atau 1-2x batas atas nilai normal/ULN, terapi dapat dimulai jika peradangan sedang hingga berat atau fibrosis signifikan terdeteksi.
- Jika kadar DNA HBV kurang dari 2 x 103 IU/mL dan kadar ALT di atas normal, observasi harus dilakukan dilakukan setiap 3 bulan. Terapi dimulai ketika peradangan sedang hingga berat atau fibrosis signifikan ditemukan, dan penyebab lain dikesampingkan jika kadar ALT meningkat terdeteksi.
- Jika kadar DNA HBV kurang dari 2 x 103 IU/mL dan kadar ALT tetap normal, kadar ALT harus dipantau setiap 3-6 bulan dan kadar DNA HBV setiap 6-12 bulan. Terapi dimulai ketika peradangan sedang hingga berat atau fibrosis signifikan terdeteksi.
Sebelumnya, sebagian besar pedoman praktik tidak menyarankan terapi antivirus untuk pasien dengan HBV kronis selama fase immune tolerant. Namun, data terbaru menunjukkan bahwa terapi antivirus berpotensi menurunkan risiko kegagalan fungsi kegagalan fungsi hati hati dan perkembangan kanker pada pasien HBV selama fase immune tolerant.[10]
Oleh karena itu, penting untuk membedakan pasien yang membutuhkan perawatan dari mereka yang benar-benar toleran dan tidak memerlukan terapi antivirus. Namun demikian, keputusan untuk memulai terapi antivirus untuk pasien dalam fase immune tolerant tetap menjadi subjek kontroversi. Penelitian lebih lanjut diperlukan untuk secara akurat menentukan fase immune tolerant, seperti yang dibahas sebelumnya.[10]
EASL dan APASL merekomendasikan untuk mempertimbangkan terapi dalam kasus di mana ada riwayat keluarga kanker hati atau kegagalan fungsi hati hati, atau jika temuan histologis yang signifikan ditemukan pada biopsi hati. Karena kehilangan HBsAg dianggap sebagai titik akhir yang ideal untuk pengobatan, ada kemungkinan bahwa mengobati HBV kronis selama fase ini dapat meningkatkan pembersihan HBsAg. Oleh karena itu, strategi pengobatan dapat dimodifikasi di masa depan.[10]
Sebagian besar pedoman, merekomendasikan pengobatan kegagalan fungsi hati hati terkompensasi jika tingkat DNA HBV ≥2.000 IU/mL, terlepas dari tingkat ALT. Selain itu, pasien dengan DNA HBV yang terdeteksi tetapi rendah (<2.000 IU/mL) juga harus dipertimbangkan untuk pengobatan.[10]
Terapi antivirus harus dimulai pada pasien dengan kegagalan fungsi hati hati dekompensasi, terlepas dari tingkat ALT, jika DNA HBV serum terdeteksi. Idealnya, semua pasien kegagalan fungsi hati dekompensasi HBsAg-positif harus menerima terapi antivirus, bahkan jika DNA HBV tidak terdeteksi. Namun, penelitian lebih lanjut diperlukan untuk menentukan manfaat antiviral untuk pasien HBV DNA yang tidak terdeteksi.[10]
Beberapa pedoman memiliki kriteria kesembuhan yang tidak berbeda jauh. EASL menyarankan hilangnya HBsAg dengan atau tanpa konversi sero positif anti-HBs sebagai target kesembuhan yang optimal, sedangkan APASL menganggap hilangnya HBsAg sebagai titik akhir yang ideal dan menyarankan respons virologis yang berkelanjutan setelah penghentian terapi atau SVR baik pada pasien HBeAg positif disertai dengan konversi HBeAg ke anti-HBe maupun pasien HBeAg negatif sebagai titik akhir yang memuaskan.[10]
KASL menyarankan normalisasi ALT, HBeAg negatif, dan DNA HBV tidak terdeteksi sebagai patokan utama kesembuhan. Hal tersebut juga selaras dengan pedoman di Indonesia, hilangnya HBsAg, dengan atau tanpa serokonversi anti-HBs, merupakan target ideal.[10]
Akan tetapi, jika hal tersebut tidak memungkinkan, tidak adanya kekambuhan klinis pada pasien HBeAg-positif (yang mengalami konversi berkelanjutan menjadi anti-HBe) dan pada pasien HBeAg-negatif, setelah penghentian terapi sudah termasuk target yang memuaskan. Penekanan jumlah HBV DNA yang bertahan selama terapi jangka panjang pada pasien HBeAg positif yang tidak mencapai serokonversi anti HBe dan pada pasien HBeAg negatif sudah merupakan target yang diinginkan.[9, 10]
Di Indonesia, pilihan awal untuk analog nukleotida dalam pengobatan hepatitis B kronis adalah tenofovir dengan dosis 300 mg per hari atau entecavir dengan dosis 0,5 mg per hari. Jika kedua obat ini tidak tersedia, pilihan terapi lini kedua termasuk lamivudine dengan dosis harian 100 mg, adefovir dengan dosis harian 10 mg, atau telbivudine dengan dosis harian 600 mg.[9]
Untuk terapi analog nukleotida, beberapa kriteria respons pengobatan yang digunakan adalah kadar DNA HBV <2 x 10 IU/mL, ALT >2-5 kali lipat dari batas normal, dan tingkat kerusakan hati. Untuk terapi lamivudin dan telbivudin, hasil optimal dicapai jika pasien memenuhi kriteria DNA HBV <10 kopi/mL (2 x 10 IU/mL), status HBeAg positif, dan ALT >2x batas atas normal.[9]
Bila pada minggu ke-4 pasien tidak mencapai DNA HBV <10 kopi/mL (2 x 10 IU/mL), atau pada minggu ke-24 tidak mencapai DNA HBV <10 kopi/mL (2 x 10 IU/mL), perubahan terapi disarankan. Selama terapi, perlu dilakukan pemeriksaan DNA HBV, anti HBe, dan ALT secara berkala setiap 3-6 bulan untuk memantau progresi penyakit.[9]
Tantangan Pemantauan Pengobatan Hepatitis B
Salah satu tantangan utama dalam pemantauan DNA HBV adalah keterbatasan akses terhadap pengujian. Di beberapa wilayah, terutama di negara berkembang, infrastruktur kesehatan yang kurang mendukung dan keterbatasan sumber daya dapat menghambat pemberian layanan diagnostik yang tepat waktu. Hal ini dapat menyebabkan keterlambatan dalam deteksi dan pemantauan infeksi, memperburuk kondisi pasien.[14]
Pemantauan yang efektif memerlukan tingkat kepatuhan pasien yang tinggi terhadap rencana pemantauan yang telah ditentukan. Namun, faktor-faktor seperti kesadaran diri, pemahaman tentang penyakit, dan keterbatasan finansial dapat mempengaruhi kepatuhan pasien. Edukasi yang tepat dan dukungan psikososial dapat membantu meningkatkan kepatuhan pasien dan hasil pemantauan yang lebih baik.[14]
Mutasi virus hepatitis dapat memengaruhi akurasi tes. Virus yang berubah secara genetik dapat menghasilkan varian baru yang mungkin tidak terdeteksi oleh metode pemantauan konvensional. Oleh karena itu, perlu dikembangkan metode pemantauan yang dapat mengakomodasi variasi genetik ini untuk memastikan hasil yang akurat.[14]
Penelitian terus dilakukan untuk mengembangkan teknologi baru dan meningkatkan keberlanjutan pemantauan. Metode seperti penggunaan teknologi next-generation sequencing dan CRISPR, dapat membantu mendeteksi variasi genetik virus dengan lebih baik.[14]
Baca Juga: Hepatitis B: Pentingnya Pemantauan DNA HBV & Studi Kasusnya
Studi Kasus & Kisah Keberhasilan
Sebagai respons terhadap tantangan pemantauan DNA HBV, terdapat sejumlah inovasi teknologi yang berfokus pada peningkatan akurasi, aksesibilitas, dan efisiensi. Xpert HBV VL merupakan alat yang dapat memberikan nilai viral load dalam waktu yang cepat dan mudah digunakan.[15]
Xpert HBV VL telah dinilai terhadap beberapa platform asam nukleat kuantitatif tradisional dan menunjukkan tingkat kesepakatan yang tinggi. Xpert HBV VL juga telah dievaluasi di klinik rumah sakit perawatan di Addis Ababa, Ethiopia.[16, 17, 18]
Hasil evaluasi menunjukkan bahwa Xpert HBV VL berguna dalam mengidentifikasi pasien yang perlu memulai pengobatan. Ada korelasi positif yang kuat dalam hasil kuantitatif di antara sebagian besar platform. Ini menunjukkan bahwa uji Xpert HBV VL dapat menjadi alternatif yang menjanjikan untuk platform throughput tinggi tradisional untuk memulai dan memantau pengobatan antivirus.[16, 17, 18]
Selain itu, studi berbasis komunitas di Mesir telah menunjukkan bahwa satu kunjungan dapat mengarah pada diagnosis, penilaian, dan inisiasi pengobatan untuk HBV jika menggabungkan skrining rapid antigen, viral load Xpert, dan elastografi hati FibroScan.[16, 17, 18]
Xpert HBV VL: Inovasi Pemantauan DNA HBV yang Lebih Efektif
Pemantauan DNA HBV sangat penting dalam manajemen hepatitis. Evaluasi tingkat infeksi membantu dalam menentukan strategi pengobatan yang efektif. Pemantauan yang cermat memungkinkan identifikasi dini potensi komplikasi dan memastikan bahwa pasien mendapatkan perawatan yang sesuai.
Xpert HBV VL adalah alat pengujian Real Time PCR yang dapat memberikan nilai viral load dengan cepat dan mudah digunakan. Alat tersebut telah divalidasi dengan performa yang baik. Secara keseluruhan, inovasi-inovasi ini tidak hanya memberikan hasil yang akurat tetapi juga membuka pintu untuk pemantauan yang lebih mudah, terutama di daerah dengan keterbatasan sumber daya.
Dengan demikian, teknologi ini memiliki potensi untuk meningkatkan aksesibilitas perawatan dan pengobatan bagi pasien dengan infeksi HBV.
Untuk mengetahui informasi selengkapnya mengenai Xpert HBV Viral Loud (VL) dari Cepheid, Anda dapat mengetahuinya dengan mengunjungi halaman berikut :
Referensi Artikel:
- World Health Organization (WHO). 2023. Hepatitis in the South-East Asia Region. Retrieved from https://www.who.int/southeastasia/health-topics/hepatitis.
- Shiha, G., Soliman, R., Mikhail, N. N. H., & Easterbrook, P. 2020. An educate, test, and treat model towards elimination of hepatitis C infection in Egypt: Feasibility and effectiveness in 73 villages. Journal of Hepatology, 72(4), 658–669. https://doi.org/10.1016/j.jhep.2019.11.004.
- McMahon BJ. Recent advances in managing hepatitis B. F1000 Med Rep. 2010 Feb 11;2:11. doi: 10.3410/M2-11. PMID: 20948875; PMCID: PMC2948380.
- Iloeje, U. H., Yang, H., Su, J., Jen, C., You, S., & Chen, C. (2006). Predicting Cirrhosis Risk Based on the Level of Circulating Hepatitis B Viral Load. Gastroenterology, 130(3), 678–686. doi:10.1053/j.gastro.2005.11.016.
- Chen CJ, Iloeje UH, Yang HI. Long-term outcomes in hepatitis B: the REVEAL-HBV study. Clin Liver Dis. 2007 Nov;11(4):797-816, viii. doi: 10.1016/j.cld.2007.08.005. PMID: 17981229.
- Chen CJ, Yang HI, Su J, Jen CL, You SL, Lu SN, Huang GT, Iloeje UH; REVEAL-HBV Study Group. Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA. 2006 Jan 4;295(1):65-73. doi: 10.1001/jama.295.1.65. PMID: 16391218.
- Sonneveld MJ, Park JY, Kaewdech A, Seto WK, Tanaka Y, Carey I, Papatheodoridi M, van Bömmel F, Berg T, Zoulim F, Ahn SH, Dalekos GN, Erler NS, Höner Zu Siederdissen C, Wedemeyer H, Cornberg M, Yuen MF, Agarwal K, Boonstra A, Buti M, Piratvisuth T, Papatheodoridis G, Maasoumy B; CREATE Study Group. Prediction of Sustained Response After Nucleo(s)tide Analogue Cessation Using HBsAg and HBcrAg Levels: A Multicenter Study (CREATE). Clin Gastroenterol Hepatol. 2022 Apr;20(4):e784-e793. doi: 10.1016/j.cgh.2020.12.005. Epub 2020 Dec 10. PMID: 33309804.
- Sarin, S.K., Kumar, M., Lau, G.K. et al. Asian-Pacific clinical practice guidelines on the management of hepatitis B: a 2015 update. Hepatol Int 10, 1–98 (2016). https://doi.org/10.1007/s12072-015-9675-4.
- Kementerian Kesehatan Republik Indonesia. 2019. Keputusan Menteri Kesehatan Republik Indonesia Nomor HK.01.07/MENKES/322/2019 Tentang Pedoman Nasional Pelayanan Kedokteran Tata Laksana Hepatitis B.
- Yim HJ, Kim JH, Park JY, Yoon EL, Park H, Kwon JH, Sinn DH, Lee SH, Lee JH, Lee HW. Comparison of clinical practice guidelines for the management of chronic hepatitis B: When to start, when to change, and when to stop. Clin Mol Hepatol. 2020 Oct;26(4):411-429. doi: 10.3350/cmh.2020.0049. Epub 2020 Aug 28. PMID: 32854458; PMCID: PMC7641563.
- Terrault, N. A., Lok, A. S. F., McMahon, B. J., Chang, K. M., Hwang, J. P., Jonas, M. M., Brown, R. S., Jr, Bzowej, N. H., & Wong, J. B. (2018). Update on prevention, diagnosis, and treatment of chronic hepatitis B: AASLD 2018 hepatitis B guidance. Hepatology (Baltimore, Md.), 67(4), 1560–1599. https://doi.org/10.1002/hep.29800.
- Sarin, S. K., Kumar, M., Lau, G. K., Abbas, Z., Chan, H. L., Chen, C. J., Chen, D. S., Chen, H. L., Chen, P. J., Chien, R. N., Dokmeci, A. K., Gane, E., Hou, J. L., Jafri, W., Jia, J., Kim, J. H., Lai, C. L., Lee, H. C., Lim, S. G., Liu, C. J., … Kao, J. H. (2016). Asian-Pacific clinical practice guidelines on the management of hepatitis B: a 2015 update. Hepatology international, 10(1), 1–98. https://doi.org/10.1007/s12072-015-9675-4.
- European Association for the Study of the Liver. Electronic address: easloffice@easloffice.eu, & European Association for the Study of the Liver (2017). EASL 2017 Clinical Practice Guidelines on the management of hepatitis B virus infection. Journal of hepatology, 67(2), 370–398. https://doi.org/10.1016/j.jhep.2017.03.021.
- Said ZNA, El-Sayed MH. Challenge of managing hepatitis B virus and hepatitis C virus infections in resource-limited settings. World J Hepatol. 2022 Jul 27;14(7):1333-1343. doi: 10.4254/wjh.v14.i7.1333. PMID: 36158908; PMCID: PMC9376770.
- Shenge JA and Osiowy C (2021) Rapid Diagnostics for Hepatitis B and C Viruses in Low- and Middle-Income Countries. Front. Virol. 1:742722. doi: 10.3389/fviro.2021.742722.
- Marcuccilli, F., Chevaliez, S., Muller, T., Colagrossi, L., Abbondanza, G., Beyser, K. 2021. Multicenter evaluation of the Cepheid Xpert® HBV viral load test. Diagnostics, 11(2), 297. https://doi.org/10.3390/diagnostics11020297.
- Gupta, E., Khodare, A., Rani, N., Singh, G., Aggarwal, K., & Sharma, M. 2021. Performance evaluation of Xpert HBV viral load (VL) assay: Point-of-care molecular test to strengthen and decentralize management of chronic hepatitis B (CHB) infection. Journal of Virological Methods, 290, 114063. https://doi.org/10.1016/j.jviromet.2021.114063.
- Poiteau, L., Wlassow, M., Hézode, C., Pawlotsky, J., & Chevaliez, S. 2020. Evaluation of the Xpert HBV viral load for hepatitis B virus molecular testing. Journal of Clinical Virology, 129, 104481. https://doi.org/10.1016/j.jcv.2020.104481.