Setiap tanggal 24 Maret, Organisasi Kesehatan Dunia (WHO) memperingati Hari Tuberkulosis (TB) Sedunia sebagai upaya meningkatkan kesadaran masyarakat tentang dampak kesehatan, sosial, dan ekonomi yang diakibatkan oleh penyakit TB. Tujuan utama dari peringatan ini adalah untuk menggalang dukungan dan upaya global dalam memerangi epidemi TB yang masih merajalela hingga saat ini.
Mengangkat tema ‘Yes! We can end TB!‘ pada Hari TB Sedunia 2023, WHO bertujuan untuk membangkitkan harapan dan mendorong kepemimpinan tingkat tinggi, peningkatan investasi, serta penyerapan rekomendasi WHO yang lebih cepat. WHO juga meminta adopsi inovasi, percepatan tindakan, dan kolaborasi multisektoral untuk memerangi epidemi TB.
Tahun 2023 menjadi penting karena terdapat peluang untuk meningkatkan visibilitas dan komitmen politik terkait penanganan TB karena adanya Pertemuan Tingkat Tinggi Perserikatan Bangsa-Bangsa (PBB) tentang TB pada tahun ini.[1]
Pada artikel ini kita akan membahas mengenai berbagai aspek terkait Tuberkulosis (TB) dan koinfeksi TB-HIV, mulai dari sejarah dan dampak TB di dunia dan di Indonesia, hingga penyebaran dan faktor risiko penyakit ini. Selain itu, membahas pula hubungan antara TB dan HIV, angka kejadian dan kematian koinfeksi TB-HIV, serta pentingnya melakukan screening pada pasien koinfeksi TB-HIV.
Sejarah, Dampak, dan Tantangan Penyelesaian Tuberkulosis (TB)
1. Hari TB Sedunia dan Dr. Robert Koch
Pada hari yang bersejarah, 24 Maret 1882, Dr. Robert Koch, seorang dokter terkemuka, mengungkapkan penemuannya yang revolusioner: bakteri penyebab TB telah teridentifikasi. Penemuan ini membuka peluang baru dalam diagnosis dan pengobatan penyakit mematikan ini.[2]
Dr. Robert Heinrich Herman Koch, seorang pahlawan dalam dunia medis, pernah berperan sebagai dokter di medan perang Prancis-Prusia. Kini, beliau dihormati sebagai Bapak Bakteriologi Modern, berkat kontribusi besar dalam mengidentifikasi agen penyebab spesifik dari tuberkulosis, kolera, dan antraks, serta mendukung eksperimental pada konsep penyakit menular.[2]
Penelitian berharga yang dilakukan oleh Dr. Koch telah menghasilkan postulat Koch – empat prinsip dasar yang mengaitkan mikroorganisme tertentu dengan penyakit tertentu, yang hingga kini masih dianggap sebagai Gold Standard dalam mikrobiologi medis.[2]
Atas jasa-jasanya yang luar biasa dalam terobosan penelitian mengenai TB, Dr. Koch dianugerahi Penghargaan Nobel dalam Fisiologi atau Kedokteran pada tahun 1905. Penemuan tersebut, yang diumumkan pada tanggal penting 24 Maret, menjadi tonggak sejarah dalam perjuangan melawan TB, membuka jalan bagi kemajuan signifikan dalam dunia kedokteran.[2]

Etiologi TB oleh Robert Koch. pada pertemuan Physiological Society di Berlin, 24 Maret 1882.
Sumber: Koch, 1882; Kaufmann dan Winau, 2005.
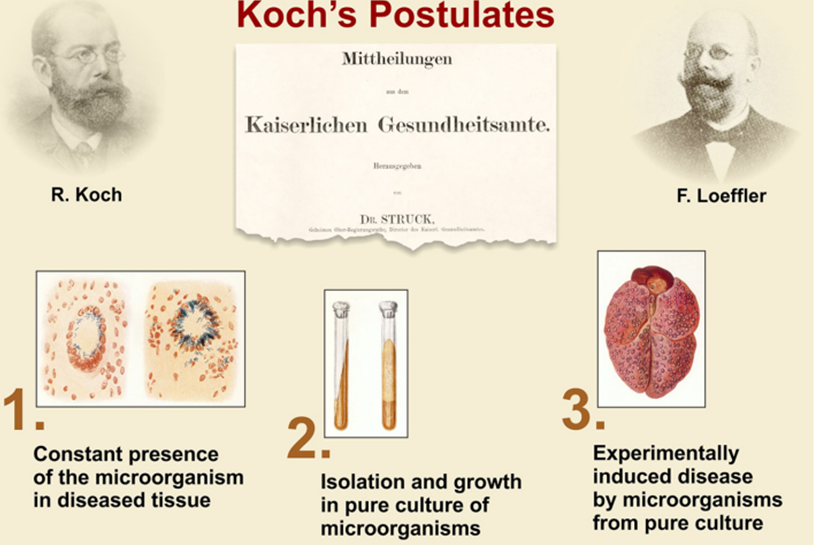
Postulat Koch yang telah disederhanakan oleh F. Loeffler.
Sumber: Loeffler, 1884; Kaufmann and Winau, 2005.

Laporan uji Klinis Koch dalam pengobatan TB beserta potret kepala peneliti dan ilustrasi vaksinasi pasien TB.
Sumber: Guttstadt, 1891; Kaufmann and Winau, 2005.
2. Sejarah TB di Indonesia
Sejarah perjuangan melawan TB di Indonesia mencerminkan perjalanan yang panjang dan berliku. Bukti tertua mengenai TB di Nusantara terpahat pada relief Candi Borobudur dari abad ke-8 Masehi, menunjukkan betapa lama penyakit ini telah ada di sini.[3]
Dari masa Hindia Belanda hingga zaman Orde Lama, upaya penanggulangan TB di Indonesia terus berlanjut, mencakup berbagai inisiatif dan organisasi.[3]
Salah satu organisasi terdahulu adalah Centrale Vereniging Voor Tuberculose Bestrijding (CVT), yang didirikan pada tahun 1908. Kemudian, pada tahun 1939, sebanyak 15 sanatorium dibangun untuk mengobati pasien TB paru, sementara 20 consultatiebureau memberikan penyuluhan dan pengobatan terkait penyakit tersebut.[3]
Ketika Indonesia merdeka dan memasuki era Orde Lama (1945-1966), pemerintah mendirikan Lembaga Pemberantasan Penyakit Paru-paru (LP4) di Yogyakarta. Dikenal sebagai Balai Pemberantasan Penyakit Paru-paru (BP4), lembaga ini kemudian diperluas ke 53 lokasi di seluruh negeri. Sayangnya, pada tahun 1950, Jenderal Soedirman, salah satu tokoh penting dalam perjuangan kemerdekaan, meninggal akibat TB.[3]
3. Dampak Global TB dan Tantangan yang Dihadapi
TB terus menghantui dunia sebagai salah satu pembunuh menular paling mematikan yang pernah ada. Setiap harinya, hampir 4.400 nyawa lenyap di tengah amukan TB, sementara hampir 30.000 orang terjerat dalam cengkeraman penyakit yang sesungguhnya bisa dicegah dan diobati ini.[4, 5, 6]
Sejak tahun 2000, usaha global yang gigih dalam memerangi TB telah menyelamatkan nyawa tak kurang dari 74 juta manusia. Namun, bayang-bayang pandemi COVID-19, disertai konflik yang mengguncang Eropa, Afrika, dan Timur Tengah, serta dampak sosial ekonomi yang menghajar, telah menghancurkan kemajuan yang telah dicapai selama bertahun-tahun dalam upaya pemberantasan TB.[4, 5, 6]
Situasi ini membawa penderitaan tambahan bagi mereka yang terdampak, terutama bagi kelompok yang paling rentan. Laporan Tuberkulosis Global terbaru dari WHO menyuarakan fakta yang menyayat hati: untuk pertama kalinya dalam kurun waktu lebih dari satu dekade, angka kejadian dan kematian akibat TB mengalami peningkatan yang mencemaskan.[4, 5, 6]
Penyebab dan Penularan TB
1. Mycobacterium tuberculosis dan Penularan TB
TB adalah penyakit menular yang disebabkan oleh serangan bakteri M. tuberculosis, menyerang organ paru-paru dan juga dapat meluas ke organ lain seperti kelenjar getah bening dan selaput otak. Penularan TB terjadi melalui droplet, percikan air liur atau dahak dari penderita TB paru BTA positif saat mereka batuk atau bersin, yang merebak melalui udara. TB umumnya menginfeksi individu usia produktif, yaitu 17-55 tahun.

Penampakan mikroskopis M. Tuberculosis. Sumber: Harvard T.H. Chan School of Public Health, 2016.
2. Faktor Risiko dan Determinan Penyakit TB
Hasil berbagai penelitian dan jurnal ilmiah mengenai faktor penyebab TB menunjukkan bahwa penyakit ini dipengaruhi oleh determinan medis dan non-medis (determinan sosial). Faktor risiko TB yang termasuk dalam determinan medis mencakup malnutrisi, diabetes mellitus, dan kondisi penekanan kekebalan tubuh.
Namun, dalam artikel ini, kita akan fokus pada determinan sosial kesehatan dalam konteks TB dengan menggunakan kerangka teori Healthy People 2030, yang meliputi: Akses dan Kualitas Pendidikan (Education Access and Quality), Pelayanan Kesehatan dan Kualitasnya (Health Care and Quality), Lingkungan Pemukiman dan Infrastruktur (Neighborhood and Built Environment), Konteks Sosial dan Komunitas (Social and Community Context), serta Stabilitas Ekonomi (Economic Stability).[7]
Pemeriksaan HIV pada pasien TB pun diwajibkan. Hal ini untuk mendukung program eliminasi TB dan HIV. Penderita AIDS amat rentan terkena tuberkulosis (TB). Sayangnya, banyak ODHA tidak menyadari dirinya terkena penyakit itu. Pemeriksaan HIV bagi pasien TB pun diwajibkan seperti yang disebutkan dalam paparan yang dijelaskan oleh dr Gatut Priyonugroho SpP.[8]
TB dan HIV: Koinfeksi
1. Hubungan antara TB dan HIV
Meski ada kemajuan signifikan dalam pengendalian TB di Indonesia, tantangan yang dihadapi tidaklah semakin mudah. Beberapa kendala utama meliputi peningkatan koinfeksi TB-HIV, kasus TB Multi Drug Resistance (TB MDR), kekurangan dalam manajemen, serta masalah dalam pembiayaan program pengendalian TB. Terlebih, jumlah kasus dan kematian akibat TB, meskipun telah menurun, masih cukup tinggi.
Infeksi HIV bisa berlanjut menjadi AIDS (Acquired Immuno Deficiency Syndrome), yang ditandai oleh penurunan sistem kekebalan tubuh, sehingga individu menjadi rentan terhadap infeksi patogen lain. Banyak pasien HIV baru menyadari kondisi mereka ketika mengalami gejala klinis akibat infeksi oportunistik atau sekunder, seperti infeksi TB. Pasien HIV rentan terhadap TB laten, dan ko-infeksi TB dapat mempercepat progresivitas infeksi HIV itu sendiri.
Hampir 40% penderita HIV juga berjuang melawan ko-infeksi TB. Keduanya merupakan kombinasi mematikan, membuat mereka yang terkena HIV lebih rentan terhadap serangan TB. Ketika sistem kekebalan tubuh menurun, individu lebih mudah terpapar oleh ko-infeksi dari berbagai patogen, termasuk TB yang merajalela di Indonesia.[9]
Baca Juga: IMLTD: Tak Kasat Mata Namun Mematikan
2. Angka Kejadian dan Kematian Koinfeksi TB-HIV
Negeri kita tercatat sebagai negara dengan beban infeksi TB terbesar kedua di dunia. Mengguncang dunia medis, TB kini menjadi ancaman utama bagi pasien HIV di Indonesia. Namun, harapan masih ada: deteksi dini TB pada pasien HIV dapat mengurangi angka kematian akibat ko-infeksi ini.

Tren penurunan kasus ko-infeksi TB-HIV dalam satu dekade terakhir.
Sumber: WHO Global TB Report 2022.
Menurut Laporan Global TB WHO 2022, dunia telah mencatat penurunan angka ko-infeksi TB-HIV dalam dekade terakhir. Pada 2021, 6,7% dari total kasus TB melibatkan pasien HIV positif. Bahkan kematian akibat TB pada pasien ko-infeksi TB-HIV juga menurun selama periode tersebut. Pada 2021, terdapat 1,6 juta kematian TB, dengan 187.000 di antaranya pasien HIV positif dan 1,4 juta HIV negatif.[5]


Tren penurunan kematian ko-infeksi TB-HIV dalam satu dekade terakhir.
Sumber: WHO Global TB Report 2022.
Namun, Indonesia masih dihadapkan pada tantangan berat. Dari total kasus TB, terdapat 22.000 kasus ko-infeksi TB-HIV dan 6.500 di antaranya berujung maut. Studi lain mengungkapkan bahwa dari 372 pasien HIV positif, 63 (16,93%) juga positif terhadap TB.[6]

Data kasus TB Indonesia beserta jumlah kasus koinfeksi HIV.
Sumber: WHO Tuberculosis Profile 2022
Angka ini menggambarkan situasi yang mendesak dan memerlukan perhatian serius. Dibandingkan dengan negara maju yang memiliki prevalensi ko-infeksi TB-HIV <10%, Indonesia tergolong dalam kategori negara berkembang dengan prevalensi ko-infeksi TB-HIV mencapai <20%.[10]
Oleh karena itu, penting bagi kita untuk melakukan screening TB pada pasien yang baru terdiagnosis HIV positif, guna mengurangi risiko ko-infeksi TB dan kematian jangka panjang akibat TB.[10]
Pentingnya Screening Pada Pasien Koinfeksi TB-HIV
Dengan kemajuan teknologi diagnostik seperti GeneXpert, penyedia layanan kesehatan kini dapat memberikan dukungan optimal bagi pasien koinfeksi TB-HIV. Xpert HIV Viral Load dan Xpert HIV Qual, yang dirancang untuk melengkapi Xpert MTB/RIF Ultra, membuka peluang baru dalam mendeteksi dan memantau pengobatan pasien koinfeksi TB-HIV dengan presisi tinggi.
Baca juga mengenai Xpert MTB/RIF Ultra pada artikel berikut:
Pentingnya Screening Tuberkulosis (TB) untuk Medical Check Up Visa
Sebagai penyedia layanan kesehatan yang peduli, saatnya untuk mempertimbangkan peran penting teknologi ini dalam meningkatkan kualitas layanan Anda.
Jangan ragu untuk menghubungi kami guna mendalami informasi lebih lanjut mengenai GeneXpert dan bagaimana implementasinya dapat meningkatkan hasil pengobatan pasien serta memberikan kontribusi positif bagi peningkatan layanan kesehatan yang Anda hadirkan.
Mari bersama-sama menciptakan perubahan nyata dalam perawatan pasien koinfeksi TB-HIV serta menyukseskan Eliminasi TB 2030!
Referensi Artikel:
- World Health Organization. (2023). World TB Day 2023. https://www.who.int/campaigns/world-tb-day/2023 [diakses pada 08 MAY 2023].
- The Nobel Prize in Physiology or Medicine 1905. NobelPrize.org. Nobel Prize Outreach AB 2023. Wed. 26 Apr 2023. https://www.nobelprize.org/prizes/medicine/1905/summary/
- TB Indonesia. (2022). Sejarah TBC di Indonesia. TB Indonesia. https://tbindonesia.or.id/pustaka_tbc/sejarah-tbc-di-indonesia/ [diakses pada 08 MAY 2023].
- World Health Organization. (2023). World TB Day. https://www.who.int/campaigns/world-tb-day [diakses pada 08 MAY 2023].
- World Health Organization. (2022). Global Tuberculosis Report 2022. https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2022 [diakses pada 08 MAY 2023].
- World Health Organization. (2022). Global Tuberculosis Programme. https://www.who.int/teams/global-tuberculosis-programme/data [diakses pada 08 MAY 2023].
- Nurjanah, A., dkk. (2022). Determinan Sosial Tuberculosis di Indonesia. Jurnal Penelitian Dan Pengembangan Kesehatan Masyarakat Indonesia, 3(1), 71-82. https://doi.org/10.15294/jppkmi.v3i1.61083
- Noviarni, S. (2021). Mengapa Pasien TB Harus Tes HIV?. Spiritia. https://spiritia.or.id/informasi/detail/225
- Muna, N., & Cahyati, W. (2019). Determinan Kejadian Tuberkulosis pada Orang dengan HIV/AIDS. HIGEIA (Journal of Public Health Research and Development), 3(2), 168-178. https://doi.org/10.15294/higeia.v3i2.24857
- Gumilang, R. R., dkk. (2022). The Occurrence of Tuberculosis Infection among Newly HIV Diagnosed Patient in Indonesia. Open Access Macedonian Journal of Medical Sciences, 10(A), 893–896. https://doi.org/10.3889/oamjms.2022.9529